眼壓高不代表青光眼
「佩珮醫生,我突然被發現 #眼壓高,這是什麼意思?我要怎麼處理?是不是已經得了 #青光眼 ?」
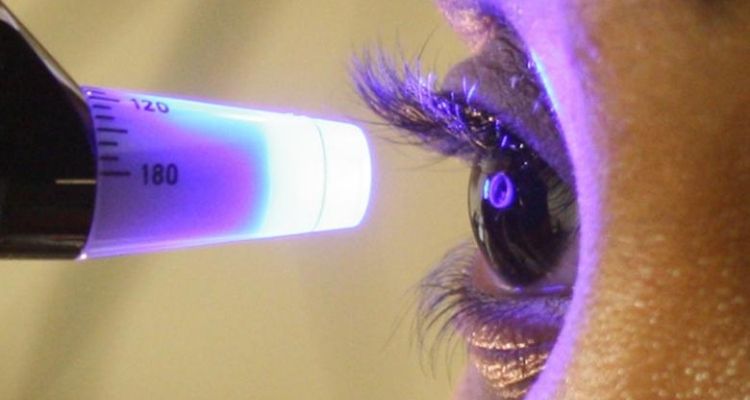
#眼壓 (intraocular pressure, IOP)是眼球內由房水所產生的壓力。房水由睫狀體分泌,經瞳孔流入前房,最後從前房角(角膜周邊與虹膜之間的角落)排出回到血液循環;當 #房水 排出受阻時便會累積,導致眼壓上升。短期內眼壓升高常無明顯症狀,但若長期未受控,可能對 #視神經 造成傷害,進而出現 #視野缺損與視力下降 。值得強調的是,#眼壓高不等於已患青光眼 :青光眼的本質是 #持續 進行 (progressive) 的 #視神經退 化性疾病,眼壓只是重要的危險因子之一。有些人雖然眼壓偏高但視神經與視野尚未受損(稱為#眼性高壓 ,ocular hypertension),也有人眼壓並不特別高卻出現 #視神經萎縮 (即正常眼壓型青光眼)。因此,確診青光眼需要有視神經結構或視野功能受損的證據,不能僅憑一次或幾次眼壓數值下定論。
遭遇眼壓偏高時,首先要接受完整的眼科評估,包括 #眼壓測量 、#視神經檢查或視神經掃描 、#視野功能測試,以及中央角膜厚度測量 。這些檢查有助於判斷未來進展成青光眼的風險並作為追蹤基準。若僅眼壓稍高而其他檢查均正常,通常被歸為眼性高壓;而處置策略應以 #個人風險 分層為依據。大型臨床研究(如 Ocular Hypertension Treatment Study)顯示,主動降低眼壓可顯著降低五年內進展為原發性開角型青光眼的機會;研究中常見的治療目標是 #將眼壓下降約 20% 或維持在 24 mmHg 以下,但實際目標需依個人風險調整。
#高風險因素 包括年紀較大、初測眼壓較高、中央角膜厚度較薄、視神經乳頭(視盤)杯盤比偏大或已有視野異常,以及有家族史、高度近視或長期使用類固醇等。對於風險較高的患者,臨床上通常會以局部降眼壓藥水作為第一線治療,並加強追蹤;若藥物控制不佳或無法耐受,則會考慮雷射或手術等選項。管理高眼壓的重點不只是把數字降下來,#更重要的是持續監控視神經結構與功能、找出並修正可控風險因素,並依個人情況制定長期追蹤與治療計畫。
管理高眼壓的重點不只是把數字降下來,#更重要的是持續監控視神經結構與功能、找出並修正可控風險因素,並依個人情況制定長期追蹤與治療計畫。
總之,眼壓高是一個需要重視的警號,但並不代表立即等同青光眼。 #透過完整的檢查、風險評估與個人化的治療或密切追蹤,多數情況可以有效預防視神經進一步受損。不要只憑單次眼壓數字或肉眼檢查下結論,若被告知眼壓高,建議與眼科醫生討論完整檢查結果與個人風險,#並定期複診;若視力或視野有變化,應立即處理。