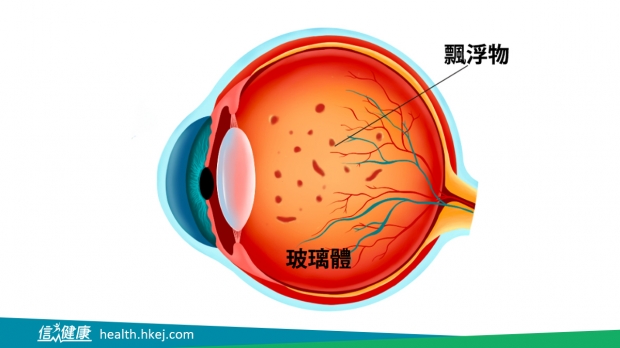
深近視 600+ 度以上者,當近視年資有十多廿年後,很多時會遇上這情況:因眼球長度較正常拉長,視網膜周邊位置出現變薄變化,給告知可能有穿窿甩脫風險,建議要避免玩過山車、拳擊、笨豬跳等具衝擊性活動……
當得知有「視網膜脫落」風險,我估人人都會驚,然後很擔心視網膜「變薄→穿窿→甩脫」這條方程式,會發生在自己身上。眼科專科醫生葉佩珮直言:「其實視網膜變薄是視網膜退化的其一形態,所謂的變薄也是一個統稱,因為變薄形態也可以有很多不同變化,當中只有一種格子狀變性(lattice degeneration)的視網膜變薄形態,跟視網膜脫落相關的機會較大。」
深近視與視網膜脫落
事實上,這種格子狀變性的視網膜變薄形態,在視力正常的普通社群也有 7% 人口有此表現,只是深近視者發現率更高,研究指高達 12.2%。「深近視 600+ 度以上組群多數都會有一個現象,就是眼軸(眼球長度)較正常的約 24 毫米偏長,嚴重時可被拉長超過 10 毫米,使相應部位的視網膜組織承受牽扯拉力,因而變薄,變得脆弱,出現退化變性,尤其是視網膜周邊位置。而這當中最值得注意的正是格子狀變性的變薄形態,因它和視網膜脫落的關係最為密切。」
要辨別視網膜變薄狀況是否格子狀變性,須靠眼科醫生的臨床經驗按變薄位置形態判斷,當中有此變化的深近視組群更要小心處理,原因與眼球玻璃體的退化有關。
「嚴格而言,視網膜脫落並非純粹視網膜問題,也關乎玻璃體的退化。隨年齡增長人到 40 歲左右,本來啫喱狀的玻璃體會正常退化,開始變得液化,但深近視者因眼球拉長關係,玻璃體更有可能較快、較急劇的出現液化和收縮的現象,令一些玻璃體跟視網膜特別黏得緊的位置如神經綫、黃斑區、血管位置及視網膜周邊,退化時拉力也會更加大,更易令脆弱部分(例如視網膜變薄位置)因拉力牽扯而穿窿,使玻璃體液化的水有機會從穿窿位置滲入,造成視網膜的感光層及下方的色素上皮層有個分離,亦即視網膜脫落現象。」
預防脫落先打激光?!
分析數據,在視網膜脫落的病例中,有 8 成屬深近視,這組群較一般人的視網膜脫落風險,增加有 10 倍之多。但葉醫生不忘提醒指:「裂孔性視網膜脫落的成因有很多,例如眼睛曾受撞擊創傷、曾進行眼部手術,而危險因素亦包括曾罹患視網膜脫落、有家族性遺傳視網膜脫落、病態視網膜形態、經常進行具衝擊性活動等,年齡和深近視只是其中之一。」
因此,在預防視網膜脫落的角度而言,她指亦只有危險因素較多的個案,經臨床評估衡量風險,才可能值得考慮做預防性措施:進行激光治療把格子狀變性的視網膜周邊位置「緊密黏合」,作用簡言之,就是想圍着格子狀變性部位造成類似燒桿的效應,使這位置往後一旦真的視網膜有穿窿,亦不致形成視網膜脫離或擴大,不會影響其他位置。
「我們要明白,視網膜出現變薄的變化,甚或已穿窿,也未必會有明顯的病徵,故高危個案的確需要定期作眼科檢查,按程序和需要須考慮作預防性治療,以免一旦視網膜脫落牽涉及黃斑區,有機會影響這個感光細胞最密集位置,造成中央視力受損的後遺症。」
假如你是深近視 600+ 度一族,應建立自我視力檢測評估的習慣,以助及早發現視網膜脫落的風險。
建議最好每月定期在固定距離及光暗度下作同一物件的觀察,過程中為免兩眼同時視物的補償性作用影響,宜分別遮掩左眼及右眼視物,以評估影像有否視野缺損,在光暗度、清晰度上有否變化(尤其是較側的視野位置),亦可從中留意有否視網膜脫落前的先兆徵狀如增加飛蚊、有閃光,這些都是眼球玻璃體變化開始牽扯視網膜的表現。另外,如已有視網膜變薄的退化現象者,更應每 6-9 個月進行覆檢。